Způsob ošetření poranění zkříženého vazu představuje v současné době velmi diskutované téma jak mezi laickou tak i odbornou vřejností. Vzhledem k jeho výskytu u mediálně známých sportovců patří mezi nejsledovanější operace v ortopedii. Navzdory široce známému problému jsou názory na léčbu dosud opředeny mnoha mýty a nadále přetrvávají kontroverze ohledně strategie léčby.
V tomto článku bychom se chtěli pokusit neodborné veřejnosti tuto problematiku srozumitelným způsobem vysvětlit a podat náš pohled léčby s ohledem na v současnosti doporučované postupy a trendy.
Přední zkřížený vaz (PZV) je důležitým stabilizátorem kolene v předozadním směru a spolu s ostatními vazivovými strukturami kolene (zadní zkřížený, vnitřní a vnější postranní vaz) se podílí na celkové stabilitě kolene. Má velmi omezené krevní zásobení, které je nejmenší v jeho střední části, takže při přetržení vazu již většinou není možné jeho plné zahojení ani po jeho sešití. Přední zkřížený vaz se skládá se dvou porcí, které spolu tvoří jeden funkční celek. Přetržení PZV může být částečné nebo kompletní. Mechanismem úrazu většinou bývá násilné vybočení a rotace kolene. Velmi často je přetržení PZV spojeno s dalšími poraněními kolene jako je přetržení menisků, ostatmích kolenních vazů a poranění chrupavky.
Při přetržení PZV dojde ke krvácení do kolenního kloubu a je nejčastější přičinou krevní náplně v koleni (odborně haemarthros). Pro časnou poúrazovou bolestivost kolene nelze většinou v bezprostřední fázi po poranění rozpoznat jestli je vaz přetržen nebo ne. Nejspolehlivějším vyšetření v této fázi poranění je vyšetření magnetickou rezonancí, i když i toto moderní vyšetření nemusí přetržení PZV odhalit. Po ústupu akutních bolestí a uvolnění kolene je pak lékař pomocí různých speciálních vyšetřovacích manévrů schopen rozeznat nestabilitu kolene, která poranění PZV provází.
Léčebný postup poranění PZV není doposud jednotný a většinou závisí na odborných zkušenostech a praxi odborného lékaře. Všeobecně je ale dnes trend přistupovat k těmto poraněním aktivně a to hlavně k časnému vyřešení přidružených poranění, jako jsou ruptury menisků, ostatních vazů nebo poranění chrupavky. Samotná ruptura PZV ještě nemusí znamenat pro koleno zásadní problém. Problém představují současná poškození menisku a chrupavky. Je známo, že i při malém odebrání poškozeného menisku dochází v k výraznému přetížení chrupavky kolene a vzniku rizika výskytu artrózy kolene. Pokud je při přetržení PZV ponecháno bez ošetření poranění menisku a chrupavky, dochází brzy k rozvoji artrotických změn. Nicméně i samotné přetržení PZV představuje u sportovních a aktivních osob cca 30% riziko následného vzniku poranění menisků a chrupavek.
Proto dnes při podezření na poranění PZV je potřeba co nejdříve přesně zjistit rozsah poškozených struktur kolene a jejich velmi časné ošetření (cca do 4.t.) tak, aby se zabránilo časnému výskytu artrózy. Bohužel ve většině případů se do naší ambulance dostávají pacienti mnoho měsíců po prvním úrazu kolene, kde již není možné provést ošetření kolene se zachováním poškozeného menisku nebo chrupavky. Otázka ošetření poranění PZV je nadále velmi diskutabilní a to jakým způsobem a kdy. Ve velmi málo případech dojde k přetržení PZV při jeho začátku na stehenní kost. V této oblasti má PZV ještě poměrně dobré cévní zásobení a pokud je ošetření provedeno časně, lze vaz přišít na své místo zpět s velkou pravděpodobností jeho přihojení. Další situací, kdy je šance zhojení sešitého vazu, je přetržení pouze jedné z jeho porcí. Ve většině případů je však PZV přetržen ve své střední části, kde není šance na zhojení. V tomto případě se provede odstranění volných pahýlů vazu a případně jeho náhrada pomocí vazivového štěpu. Kdy a komu se má provést náhrada PZV je nadále předmětem diskuzí a záleží na jednotlivém pracovišti. Jsou pracoviště, kde se náhrada provádí PZV ihned po jeho poranění, jinde je provedeno artroskopické ošetření menisku a chrupavek s následující rehabilitací a náhrada PZV je prováděna ve druhé době. Oba postupy mají svá pro a proti. Časná náhrada PZV odstraňuje nutnost další operace, ale je poměrně výrazně spojena s rizikem tzv. artrofibrózy kolene (až 30%), což je pooperační zuthlost kolene, která se jen velmi obtížně rozcvičuje. Dále je zde v případě současného postižení postranních vazů potřeba k jejich zhojení delší pevná fixace kolene, což zpomaluje pooperační rehabilitaci. Při druhém způsobu je riziko artrofibrózy minimální a většinou jsou ostatní poranění kolene již zhojena. Nevýhodou je pak opakovaná anestezie a delší celková rekonvalescence. Všeobecně je ale tento postup považován za bezpečnější a je akceptován i naším pracovištěm. Náhrada PZV se dnes provádí artroskopicky použitím šlachového štěpu. Jako štěp se dnes nejčastěji používají:
- Vlastní štěp ze střední části čéškového vazu spolu s kostními bločky čéšky a holenní kosti tzv. BPTB (bone-patella tendon-bone) štěp.
- Vlastní šlachy svalů stehna m. Gracilis a m. Semitendinosus, tzv. hamstringy.
- Šlachový štěp od dárce z tkáňové banky, nejčastěji Achillova šlacha nebo šlacha m. Tibialis anterior. Použití tohoto štěpu je ve většině případů vyhrazeno u reoperací nebo u starších pacientů. Jeho nevýhodou je kromě možnosti přenosu infekčních nemocí (dnes zcela minimální) menší strukturální pevnost vzniklá rentgenovým ozářováním štěpu při jeho zpracování.
Samotný šlachový štěp je neživá struktura, která se musí nejdříve prokrvit a postupně přestavět v plnohodnotnou náhradu PZV. Tento proces trvá 6 měsíců. Proto je během této doby omezena sportovní a zátěžová aktivita.
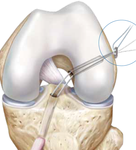
Při samotné operaci je nejdůležitější nalezení tzv. izometrických bodů vazu, což jsou místa, která mají při jakémkoli pohybu kolene mezi sebou stejnou vzdálenost. V těchto bodech jsou pak vyvrtány kanály velikosti průměru štěpu. Samotný štěp je pak do těchto kanálů provlečen a fixován šrouby, skobkami nebo fixačními piny. Materiál fixačních prvků může být kovový nebo ze vstřebatelných materiálů. Každý materiál má své výhody a nevýhody a jeho použití záleží na preferenci operatéra. Náhrada PZV se v naprosté většině případů provádí jedním štěpem „Single Bundle“, který ne zcela úplně respektuje přesný průběh PZV a v podstatě nahrazuje pouze jednu ze dvou porcí PZV. V některých případech pak může i po perfektně provedené operaci zůstat zbytková nestabilita kolene. Aby se plně respektoval průběh původního PZV byla vyvinuta technika „Double Bundle“, kdy je každá porce PZV nahrazena jedním štěpem. Tento typ operace je nepoměrně složitější, dražší a vhodný jen u některých pacientů. Ke zlepšení pozice štěpu a zároveň eliminaci nevýhod „Double Bundle“ techniky, se začala používat tzv. technika anteromediálního cílení štěpu, kdy je pomocí cíliče vyvrtán kanál do stehenní kosti přesně mezi úpony dvou porcí původního PZV, kde je provlečen a fixován „single bundle“ štěp.
Na našem pracovišti provádíme převážně náhradu PZV anteromediální „Single Bundle“ technikou použitím šlachového štěpu z tzv. hamstringů. Při tomto typu náhrady je menší operační jizva po odběru štěpu, která nevadí při kleku, jak se to občas stává u BPTB štěpu. Pevnost a kvalita štěpu je plně srovnatelná s BPTB štěpem. Štěpy od dárce používáme pouze u revizních operací PZV, případně na přání pacienta po vysvětlení všech výhod a nevýhod tohoto štěpu.
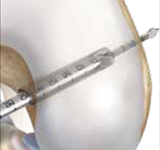
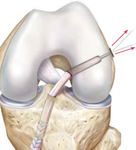
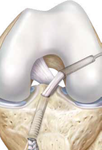
V současné době nejvíce používáme k fixaci štěpu ve stehenní kosti systém ACL TightRope . Tento systém se skládá z titanové destičky a vláken, které jsou spletena do samouzlící konfigurace ( viz obrázek ). Do oka vláken je navlečen štěp a titanová destička je protažena vyvrtaným kanálem ve stehenní kosti, kde je zpětným tahem zaseknuta o její vnější okraj . Střídavým tahem obou vláken je pak štěp vtažen do kostního kanálu a samouzlícím mechanismem pevně fixován. V holenní kosti je pak štěp fixován, na našem pracovišti prakticky vždy, biokompozitním vstřebatelným šroubem (viz další obrázky).

Poslední a nejnovější metodou náhrady PZV používanou na našem pracovišti je metoda GraftLink. Více o této metodě zde
V pooperačním období je první den po operaci odstraněn drén z kolene a zahájeno cvičení kolene do plné hybnosti bez omezení. Ortézu kolene doporučujeme používat pouze jako ochranu při činnosti, kde je riziko nového poranění štěpu nebo při bolestech. Prvních 6 týdnů po operaci je pacient poučen o nutnosti nezatěžovat operovanou končetinu. Po 6 týdnech povolujeme běžný plný nášlap končetiny a pokračuje rehabilitací se zaměřením na posílení svalstva kolene. Běhy po rovině a jízdu na kole v terénu povolujeme za 3.m. od operace. Za 6.m. od operace je povolena plná sportovní zátěž. Na sport, kde je riziko nového poranění kolene, doporučejeme sportovní ortézu.
Z komplikacích se nejčastěji vyskytují dočasné poruchy citlivosti kůže v oblasti jizev po odběru štěpu. Někdy jsou pozátěžové bolesti v místě odběru štěpu.
I když je náhrada PZV provedena dobře a pacient plně dodržuje všechna doporučení, nemusí se někdy naplnit jeho představy o efektu této operace. Celkový výsledek je ovlivněn celou řadou faktorů, které i při nejlepší vůli lékaře nejdou zcela eliminovat. Mezi tyto faktory patří stav menisků, chrupavek a ostatních vazů kolene před operací, kvalita pooperační rehabilitace a v neposlední řadě i vrozená dispozice organismu pacienta tolerovat určité odchylky od normálního stavu. Je třeba si uvědomit, že náhrada PZV je v současné době řazena mezi tzv. záchranné výkony, které mají zamezit nebo alespoň výrazně omezit vznik artrózy kolenního kloubu a tím prodloužit kvalitu aktivního života.
Všeobecně se ale dá říci, že při dodržení přesného operačního postupu a indikace operace je výskyt komplikací velmi malý a náhrada PZV již dnes patří do standartních operačních postupů.